Todo sobre la Espondilits Anquilosante
Revisado el: 18 de septiembre de 2024.
Publicado el: 3 de mayo de 2024
Escrito y verificado por Enric Gallofré. Fisioterapeuta y Osteópata.
Fact Check ✅: Contenido revisado y basado en la bibliografía disponible y experiencia clínica.
En este artículo vamos a aprenderlo todo sobre la Espondilitis Anquilosante. Qué es, sus causas y que síntomas produce, así como también los posibles tratamientos.
Veremos que la espondilitis anquilosante es una enfermedad inflamatoria crónica que afecta principalmente a las articulaciones de la columna vertebral.
Se caracteriza por la inflamación y rigidez en la espalda y afecta en su movilidad reduciéndola. El diagnóstico se basa en los síntomas que tiene el paciente y las pruebas médicas como radiografías y análisis de sangre.
Lamentablemente no hay cura para esta enfermedad, pero existen tratamientos farmacológicos y no farmacológicos que pueden aliviar los síntomas y mejorar la calidad de vida.
En los tratamientos no farmacológicos se encuentra la fisioterapia y es algo que realizamos en nuestras Clínicas de Fisioterapia. Si tienes Espondilitis Anquilosante, debes saber que puedes hacer muchas cosas para mejorar, puedes empezar reservando una cita con nosotros ✅.
Hemos utilizado nuestra experiencia y la siguiente bilbiografía 📚
- ¿Qué es la Espondilitis Anquilosante? 🔎
- Causas y factores de riesgo
- Síntomas de la Espondilitis Anquilosante
- Diagnóstico y pruebas médicas
- Tratamientos farmacológicos 💊
- Tratamientos no farmacológicos
- Papel de la fisioterapia en la Espondilitis Anquilosante ⭐️
- Preguntas frecuentes sobre la Espondilitis Anquilosante 🙋🏻♀️
¿Qué es la Espondilitis Anquilosante? 🔎
La espondilitis anquilosante es una enfermedad crónica e inflamatoria que afecta principalmente a las articulaciones de la columna vertebral.
Se caracteriza por la inflamación y rigidez en la espalda baja, lo cual puede dificultar el movimiento y causar dolor.
Esta enfermedad pertenece al grupo de las espondiloartropatías, que engloba diferentes trastornos reumáticos relacionados. Además de la columna vertebral, la espondilitis anquilosante también puede afectar a otras articulaciones del cuerpo, como las caderas, los hombros, las rodillas y los tobillos.
Aunque la espondilitis anquilosante afecta con mayor frecuencia a hombres jóvenes, también puede afectar a mujeres. Existe un componente genético importante en el desarrollo de esta enfermedad, por lo que los familiares de primer grado de pacientes con espondiloartritis tienen un mayor riesgo de padecerla.
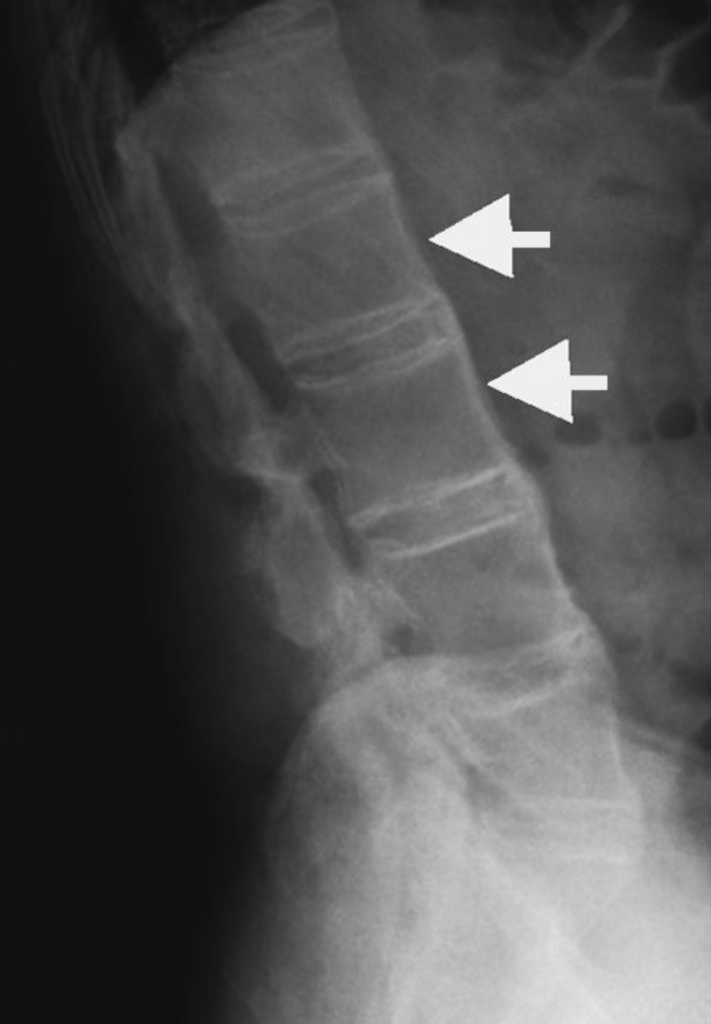
La inflamación crónica en las articulaciones y huesos de la columna vertebral y la pelvis es la principal característica de la espondilitis anquilosante. Con el tiempo, esta inflamación puede llevar a la fusión de las articulaciones, lo que resulta en la pérdida de flexibilidad y la rigidez de la columna vertebral.
Los síntomas más comunes son el dolor y la rigidez en la espalda baja, que generalmente empeoran por la noche o por la mañana.
El diagnóstico de la espondilitis anquilosante se basa en los síntomas del paciente y en el examen físico. También se pueden realizar pruebas de imagen, como radiografías de la pelvis y la columna vertebral, para confirmar el diagnóstico.
Además, ciertos análisis de sangre, como la detección del gen HLA-B27 y la proteína C reactiva, pueden ayudar a respaldar el diagnóstico.
Puntos clave 🔑
Causas y factores de riesgo
Como hemos comentado, la espondilitis anquilosante tiene una base genética y se cree que existe una predisposición hereditaria para el desarrollo de la enfermedad.
Se ha encontrado una fuerte asociación entre la presencia del antígeno HLA-B27 y la espondilitis anquilosante.
Se estima que alrededor del 90% de los individuos con espondilitis anquilosante son positivos para el HLA-B27, aunque no todas las personas con este antígeno desarrollan la enfermedad.
Aunque la presencia del HLA-B27 aumenta el riesgo de desarrollar espondilitis anquilosante, no se sabe exactamente cómo este antígeno está relacionado con la enfermedad.
Se cree que el sistema inmunológico juega un papel clave en la progresión de la inflamación crónica que caracteriza a la enfermedad. 💡
Además de la predisposición genética, otros factores de riesgo pueden desempeñar un papel en el desarrollo de la espondilitis anquilosante.
Se ha observado una mayor incidencia de la enfermedad en hombres jóvenes, aunque las mujeres también pueden verse afectadas. Además, fumar se ha asociado con un mayor riesgo de espondilitis anquilosante y se cree que puede contribuir a la gravedad de la enfermedad.
Así que, una recomendación si tienes Espondilits Anquilosante sería dejar de fumar lo antes posible. 🚭
Es importante tener en cuenta que, si bien existen factores de riesgo identificados, no todos los individuos con estos factores desarrollarán la enfermedad.
La interacción entre los factores genéticos y ambientales aún no se comprende completamente y se necesitan más investigaciones para comprender mejor las causas subyacentes de la espondilitis anquilosante. 🔬
Síntomas de la Espondilitis Anquilosante
La espondilitis anquilosante se caracteriza por una serie de síntomas que afectan principalmente a la columna vertebral y otras articulaciones.
Estos síntomas pueden ser variables en cada persona, pero generalmente incluyen:
Es importante destacar que los síntomas pueden variar en intensidad y pueden aparecer y desaparecer en forma de brotes.
Algunas personas pueden experimentar síntomas leves y otras pueden tener una enfermedad más grave y debilitante.
Diagnóstico y pruebas médicas
El diagnóstico de la espondilitis anquilosante se basa en los síntomas del paciente y en el examen físico realizado por un médico especializado en enfermedades reumáticas. Además, se utilizan diversas pruebas médicas para confirmar el diagnóstico.
Historia clínica y síntomas 📝
El médico recopilará información sobre los síntomas que experimenta el paciente, como dolor y rigidez en la espalda baja, así como cualquier otro síntoma relacionado, como inflamación en las articulaciones, fiebre leve y uveítis.
Es importante proporcionar una descripción detallada de los síntomas y su duración, así como cualquier factor desencadenante o mejora de los síntomas.
Examen físico 🦵🏻
El médico llevará a cabo un examen físico completo buscando signos de inflamación y rigidez en la columna y otras articulaciones.
También realizará una evaluación de la movilidad y flexibilidad de la columna y las articulaciones afectadas.
Durante el examen, el médico puede buscar la presencia de puntos sensibles y realizar maniobras específicas para evaluar la función y la movilidad.
Pruebas de laboratorio 🔬
Se pueden realizar ciertos análisis de sangre para apoyar el diagnóstico de espondilitis anquilosante.
Uno de los análisis más comunes es la detección del antígeno de histocompatibilidad HLA-B27, que está presente en la mayoría de los pacientes con espondilitis anquilosante, aunque también puede estar presente en personas sanas.
Además, se pueden realizar análisis de sangre para medir los niveles de proteína C reactiva y la velocidad de sedimentación globular, marcadores de inflamación en el cuerpo.
Pruebas de imagen 📸
Las radiografías de la pelvis y la columna vertebral son herramientas importantes para confirmar el diagnóstico de espondilitis anquilosante.
Estas radiografías pueden mostrar cambios característicos en las articulaciones y huesos que indican la presencia de la enfermedad, como erosiones óseas y fusión de las articulaciones.
En algunos casos, se puede realizar una resonancia magnética para detectar lesiones agudas o inflamación antes de que sean visibles en las radiografías.
Consulta con especialistas 👨🏻⚕️
En algunos casos, se puede recomendar una consulta con un reumatólogo para confirmar el diagnóstico y establecer un plan de tratamiento adecuado.
El reumatólogo es un médico especializado en enfermedades reumáticas y tendrá experiencia en el diagnóstico y tratamiento de la espondilitis anquilosante.
Tratamientos farmacológicos 💊
El tratamiento farmacológico es una parte fundamental en el manejo de la espondilitis anquilosante.
Existen diferentes tipos de medicamentos que pueden ser utilizados para aliviar los síntomas y controlar la progresión de la enfermedad.
Medicamentos antiinflamatorios no esteroideos
Los medicamentos antiinflamatorios no esteroideos (AINEs) son la primera línea de tratamiento en la espondilitis anquilosante. Estos medicamentos, como el naproxeno y el diclofenaco, funcionan reduciendo la inflamación y aliviando el dolor en las articulaciones.
Es importante tener en cuenta que los AINEs no esteroides pueden tener efectos secundarios gastrointestinales y cardiovasculares, por lo que su uso debe ser supervisado por un médico.
Corticosteroides y medicamentos más fuertes
En casos más graves, se pueden recetar corticosteroides, como la prednisona, para controlar la inflamación y reducir los síntomas. Estos medicamentos tienen efectos potentes pero también pueden tener efectos secundarios a largo plazo, por lo que su uso suele ser a corto plazo.
Además, existen medicamentos más fuertes, como los inmunosupresores biológicos, que pueden ser utilizados cuando otros tratamientos no son efectivos.
Inhibidores biológicos del factor de necrosis tumoral (FNT) o del IL17A
Los inhibidores biológicos del factor de necrosis tumoral (FNT) o del IL17A son medicamentos más recientes y específicos para el tratamiento de la espondilitis anquilosante.
Estos medicamentos, como el adalimumab y el secukinumab, actúan bloqueando las sustancias responsables de la inflamación en el cuerpo.
Están indicados en casos más graves o cuando otros tratamientos no han sido efectivos. Sin embargo, estos medicamentos también pueden tener efectos secundarios y requieren una supervisión médica adecuada.
Es importante recordar que la elección del tratamiento farmacológico adecuado dependerá de la evaluación individual de cada paciente y debe ser guiada por un médico especialista en reumatología.
La combinación de estos tratamientos farmacológicos con cambios en el estilo de vida y terapias complementarias puede ayudar a mejorar los síntomas y la calidad de vida de los pacientes.
Tratamientos no farmacológicos
La espondilitis anquilosante no solo se trata con medicamentos, sino que también existen tratamientos no farmacológicos que pueden ayudar a controlar los síntomas y mejorar la calidad de vida de los pacientes. Estos tratamientos se centran en diferentes aspectos, como la alimentación, el ejercicio físico y la fisioterapia, así como en la adopción de hábitos saludables.
Importancia de la dieta saludable🥑
Una dieta saludable es fundamental en el manejo de la espondilitis anquilosante. Si bien no existe una dieta específica para esta enfermedad, se recomienda seguir pautas generales para mantener una alimentación equilibrada y nutritiva.
Algunos consejos dietéticos incluyen:
Ejercicio físico y fisioterapia 🙌🏻
El ejercicio físico regular es esencial para mantener la flexibilidad y la movilidad de las articulaciones en la Espondilitis Anquilosante.
Algunos tipos de ejercicio recomendados son:
Papel de la fisioterapia en la Espondilitis Anquilosante ⭐️
La intervención temprana mediante fisioterapia es esencial para nosotros manejar los síntomas de la espondilitis anquilosante.
Nosotros, los fisioterapeutas, diseñamos programas de ejercicio personalizados que ayudan a mejorar la postura, la movilidad y la fuerza muscular. 💪🏻
Estos programas pueden incluir ejercicios de estiramiento, fortalecimiento, aeróbicos de bajo impacto y técnicas de respiración.
Además, la educación del paciente sobre la enfermedad y cómo gestionarla forma parte integral del tratamiento, permitiendo a los individuos llevar un estilo de vida más activo y saludable.
En nuestras sesiones de fisioterapia, también empleamos métodos como la terapia manual. La terapia manual nos ayuda a aliviar el dolor y mejorar el movimiento mediante técnicas de movilización y manipulación suave de las articulaciones y tejidos blandos.
Por lo tanto, la fisioterapia es indispensable en el tratamiento integral de la espondilitis anquilosante, ayudando a los pacientes a mantener su independencia y funcionalidad.
Preguntas frecuentes sobre la Espondilitis Anquilosante 🙋🏻♀️
¿Qué son las espondiloartropatías?
Las espondiloartropatías son un grupo de enfermedades reumáticas que incluyen la espondilitis anquilosante, la artritis reactiva, la artritis psoriásica, la artritis de la enfermedad inflamatoria intestinal, un subgrupo de artritis crónica juvenil y las espondiloartritis indiferenciadas.
Todas estas enfermedades comparten características inflamatorias de las articulaciones y, en algunos casos, afectan a otras partes del cuerpo además de la columna vertebral.
¿La espondilitis anquilosante afecta solo a la columna vertebral?
Aunque la espondilitis anquilosante tiene una predilección por las articulaciones de la columna vertebral, también puede afectar a otras articulaciones, como las caderas, los hombros, las rodillas y los tobillos.
La inflamación y la rigidez en estas articulaciones puede limitar su movilidad y causar dolor.
¿Cuáles son los síntomas más comunes de la espondilitis anquilosante?
Entre los síntomas más comunes de la espondilitis anquilosante se encuentran el dolor y la rigidez en la espalda baja, que puede ser más intenso por la noche o por la mañana y mejorar con el movimiento.
Además, pueden presentarse inflamación y dolor en las articulaciones de los hombros, las rodillas y los tobillos, fiebre leve y uveítis.
¿Cómo se diagnostica la espondilitis anquilosante?
El diagnóstico de la espondilitis anquilosante se realiza en base a los síntomas del paciente y a un examen físico. Además, se pueden realizar pruebas de imagen, como radiografías de la pelvis y la columna vertebral, para confirmar el diagnóstico.
También se pueden realizar análisis de sangre, como el HLA-B27 y la proteína C reactiva, que pueden apoyar el diagnóstico. En algunos casos, la resonancia magnética puede ser útil para detectar lesiones agudas antes de que se vean en las radiografías.
¿Qué tratamientos hay disponibles para la espondilitis anquilosante?
El tratamiento de la espondilitis anquilosante tiene como objetivo aliviar los síntomas y mejorar la calidad de vida de los pacientes. En cuanto a los tratamientos farmacológicos, se pueden utilizar medicamentos antiinflamatorios no esteroides para reducir la inflamación y el dolor en las articulaciones.
En casos más graves, se pueden recetar medicamentos más fuertes, como corticosteroides y inhibidores biológicos del factor de necrosis tumoral (FNT) o del IL17A.
Además de la medicación, los tratamientos no farmacológicos también son importantes en el manejo de la espondilitis anquilosante. Se recomienda llevar una dieta saludable, realizar ejercicio físico regular y recibir fisioterapia para mantener la movilidad de las articulaciones y fortalecer los músculos.
También se pueden seguir medidas para mejorar la calidad de vida, como mantener una postura correcta al sentarse y dormir, evitar el tabaco y el estrés, y recibir apoyo psicológico si es necesario.
¡Gracias por leernos!
Autor del Artículo:

Enric Gallofré
Fisioterapeuta y Osteópata
Director de las Clínicas de Fisioterapia Enric Gallofré.
En las Clínicas de Fisioterapia Enric Gallofré en Barcelona y Madrid podremos ayudarte con tu dolor o lesión.
Valoraremos, y estableceremos un plan de tratamiento para recuperarte.
🏥 Estamos en:
Clínica de Fisioterapia Enric Gallofré Barcelona, Eixample
Clínica de Fisioterapia Enric Gallofré Madrid, Barrio de Salamanca.